Les bactéries sont de plus en plus résistantes aux antibiotiques. Des chercheurs ont montré comment les bactéries “tolérantes” retournent certaines de nos thérapies contre nous et favorisent le développement de l’antibiorésistance.
L’utilisation massive et inappropriée d’antibiotiques favorise le développement de souches bactériennes résistantes à tout ou partie des antibiotiques dont nous disposons. La résistance aux antibiotiques – ou antibiorésistance – s’impose comme un enjeu de santé publique majeur de ces prochaines décennies. Dans un rapport commandé en 2014 par le gouvernement britannique, un groupe d’experts estime que, si rien n’est fait, en 2050 le nombre de décès prématurés dus à l’antibiorésistance pourrait s’élever à 10 millions par an dans le monde.
Aujourd’hui, lorsque l’on traite un patient pour une infection bactérienne, il est courant de combiner plusieurs antibiotiques. L’idée derrière cette pratique est simple. Dans le cas où les bactéries développeraient une résistance à l’un des antibiotiques, les autres antibiotiques demeurent efficaces. Cette méthode permet aussi de prévenir l’établissement définitif d’une résistance (voir schéma A).
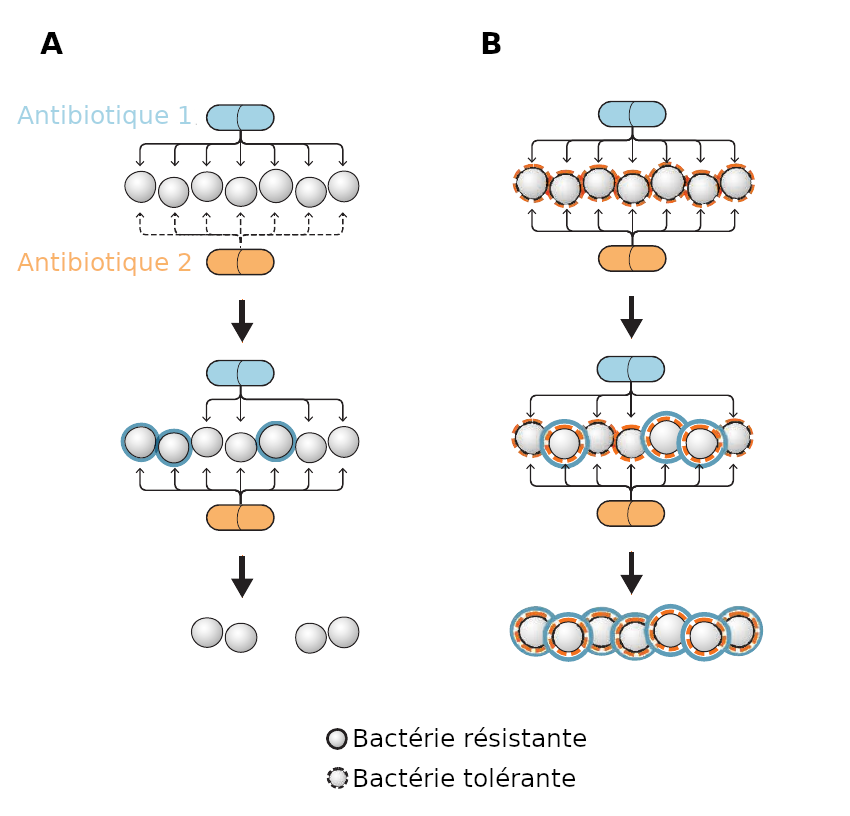
Schéma. A : Présence de deux antibiotiques. Certaines bactéries commencent à résister à l’antibiotique 1. L’antibiotique 2 reste efficace sur ces bactéries et combat l’établissement définitif de la résistance. B : la souche bactérienne est tolérante à l’antibiotique 2. L’établissement de la résistance ne peut pas être freiné puisque, à terme, seules les bactéries résistantes à l’antibiotique 1 survivent. (Crédits : Berti & Hirsch, Science, 2020)
En réalité, les bactéries disposent de différents moyens pour se défendre des antibiotiques. Il y a bien sûr la “résistance” à proprement parler : les bactéries survivent à une concentration en antibiotique qui leur était précédemment fatale. Il y a aussi, notamment, la “tolérance” : les bactéries paraissent hiberner et peuvent survivre longtemps à un antibiotique. Ici, le risque est que les bactéries restent dormantes puis redémarrent une infection après la fin du traitement.
Une équipe réunissant des biophysiciens de l’Université hébraïque et des médecins du centre médical Shaare Zedek à Jérusalem a voulu vérifier que les associations d’antibiotiques restaient efficaces face à des bactéries tolérantes. Les chercheurs ont mené leurs expériences sur des échantillons sanguins prélevés sur plusieurs patients infectés par le staphylocoque doré. Les patients suivaient un traitement à base de trois antibiotiques dont la daptomycine et le rifampicine. Leurs résultats montrent qu’en quelques jours, le staphylocoque doré mute et acquiert une tolérance à la daptomycine. Cette première adaptation est alors systématiquement suivie de l’acquisition de la résistance à la rifampicine.
La tolérance à un antibiotique favorise donc la résistance à un autre antibiotique (voir schéma B) et compromet d’emblée le succès des thérapies combinant plusieurs antibiotiques. Malheureusement la tolérance aux antibiotiques est encore difficile à diagnostiquer en milieu clinique, et c’est dans cette voie que les auteurs souhaitent à présent porter leurs efforts, afin d’éviter au maximum le développement d’antibiorésistances.
Rédacteur : Mathieu Rivière, post-doctorant à l’Université de Tel Aviv pour le BVST
Sources :
● Publication dans Science 10 janvier 2020
● Article de perspective par Berti et Hirsch
Pour en savoir plus :
● Article Wikipédia sur l’antibiorésistance
● Rapport britannique sur les conséquences sanitaires et économiques de l’antibiorésistance (2014)
● Le site de Prof. Nathalie Balaban